Dimensão analítica: Saúde
Título do artigo: Da desinstitucionalização à reestruturação dos cuidados de saúde mental*
Autor: Joel Oliveira
Filiação institucional: Sociólogo
E-mail: jfp.oliveira@hotmail.com
Palavras-chave: Doença mental, políticas de saúde mental.
A política de saúde mental, em Portugal, tem vindo a sofrer alterações nas últimas décadas, no sentido de «desinstitucionalizar» os indivíduos portadores de uma doença mental e lhes conferir um processo de tratamento semelhante a outros quadros patológicos inerentes a outras especialidades médicas. Todavia, apesar dos visíveis progressos, a desinstitucionalização está, ainda, numa fase de progressão lenta e a reestruturação dos cuidados de saúde mental está aquém das expectativas.
A institucionalização e a lógica asilar vigorou até meados do século XX. A cura baseava-se em medicamentos naturais, em banhos frios para refrescar os seus espíritos ou as suas fibras, o que consistia mais numa punição [6]. O «louco» foi considerado até à emergência da medicina positiva como «possesso», cuja sua concepção teve origem na história das ideias religiosas [7]. Somente o olhar médico pôs fim às perversões sobrenaturais e, apenas no século XIX, a medicina viria a controlar a «loucura» [11].
Na década de 30, Portugal passou a ser reconhecido internacionalmente, devido ao trabalho realizado pelo neurologista Egas Moniz, com a descoberta no campo da angiografia cerebral, realizando a primeira lobotomia pré-frontal em 1936 e com o qual angariou o Prémio Nobel da Medicina e Fisiologia em 1949. Nessa altura, tornou-se também oficial o ensino de psiquiatria em Lisboa, Porto e Coimbra [1].
A psicocirurgia começou por se efectuar através da injecção de álcool na substância branca da profundidade dos lobos frontais e, mais tarde, através de um fio metálico que provocava uma lesão cerebral circunscrita, mais regular e previsível. Nas décadas de 40 e 50, assistimos a uma generalização da prática psicocirúrgica em vários países desenvolvidos. Porém, os efeitos secundários e adversos provocados, como o aumento de peso, incontinência urinária, perturbações emocionais, o uso abusivo das práticas em alguns países, o desenvolvimento da psicoterapia, mas, sobretudo, devido ao desenvolvimento da farmacologia, conduziram à diminuição da utilização desta prática [5].
“The social psychiatry movement beginning after World War II in the UK with its commitment to the «open hospital» and «community psychiatry» began to halt the chronicity produced by the «total institution» well before psychotropic drugs were in wide use (…), although effective drugs accelerated the rate of change” [4]. O progresso psicofarmacêutico e a inclusão do uso de psicotrópicos no tratamento da doença mental possibilitaram a «libertação dos indivíduos», porque passaram a usufruir de um tratamento sem necessidade da sua permanência no Hospital. Paralelamente foram desenvolvidas técnicas psicoterapêuticas, com o objectivo de atenuar e libertar os pacientes do «colete químico» e conseguir a reabilitação/integração do doente [2].
O processo de desinstitucionalização, apesar dos progressos e retrocessos constantes devido à sua complexidade de negociação entre o pessoal administrativo, político e médico [8], desenvolveu-se em quatro fases: “a sectorização (décadas de 60 e 70), a integração nos cuidados primários (década de 80), a integração hospitalar (década de 90) e a reforma (1998)” [1] que, por sua vez, se desdobra num outro processo (simultâneo) e que se define por reestruturação dos serviços de saúde mental. Portanto, trata-se de um duplo processo: por um lado a desinstitucionalização; e por outro a reestruturação dos serviços de saúde mental.
A desinstitucionalização da doença mental é evidente “e os dados estatísticos existentes demonstram-no, no que concerne ao número de consultas, à demora em média, aos dias de internamento, ao número de urgências, entre outros [3].
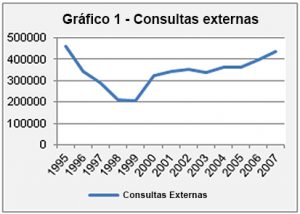 Fonte: Elementos Estatísticos de Saúde Fonte: Elementos Estatísticos de Saúde |
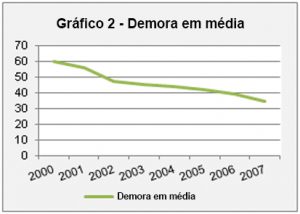 Fonte: Elementos Estatísticos de Saúde Fonte: Elementos Estatísticos de Saúde |
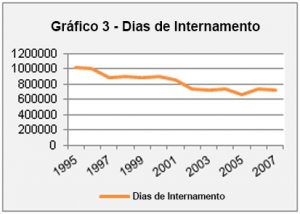 Fonte: Elementos Estatísticos de Saúde Fonte: Elementos Estatísticos de Saúde |
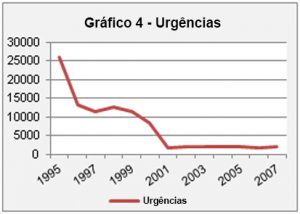 Fonte: Elementos Estatísticos de Saúde Fonte: Elementos Estatísticos de Saúde
|
A introdução dos psicotrópicos no tratamento da doença mental contribuiu, significativamente, para o processo de desinstitucionalização. Contudo e consequentemente, fez com que aumentassem as vendas de psicofármacos [2]. Em Portugal, entre 1995 e 2007, os encargos financeiros do Serviço Nacional de Saúde (SNS) com os psicofármacos registaram um crescimento significativo, passando para o dobro (2% da despesa total com medicamentos) [3]. Nos dados estatísticos nacionais existentes observa-se, ainda, que nos dez medicamentos com mais encargos para o SNS, quatro são psicofármacos e o psicofármaco (Zyprexa) mais vendido ocupa o segundo lugar [9].
Em suma, o processo de desinstitucionalização da doença mental em Portugal está, ainda, em processo. Por exemplo os antigos hospitais psiquiátricos têm permanecido ao contrário do que se previa, os internamentos realizados não corresponderem na totalidade às exigências e princípios da desinstitucionalização, nem sempre são curtos e nem sempre são realizados nos hospitais gerais. Por fim, a escassa existência de respostas de cariz comunitário, faz com que o processo se prolongue. O suporte comunitário nacional existente está concentrado, maioritariamente, na área metropolitana de Lisboa, há ainda uma resposta incipiente nas restantes zonas do país e muitas vezes recorre-se a serviços desajustados e em sentido contrário à desinstitucionalização [10].
Notas:
* Resulta da Elaboração da Dissertação de Mestrado em Sociologia: Exclusões e Políticas Sociais, na Universidade da Beira Interior em 2011.
[1] Alves, Fátima e Silva, Luísa Ferreira da (2004), “Psiquiatria e comunidade: Elementos de reflexão”, Actas do Vº Congresso Português de Sociologia – Sociedades Contemporâneas: Reflexividade e Acção, pp. 56-64.
[2] Cooper, David et al. (1977), Psiquiatria e Antipsiquiatria Em Debate, Afrontamento, Porto.
[3] DGS – Direcção-Geral da Saúde (1995 a 2007), Elementos Estatísticos da Saúde, Lisboa, Ministério da Saúde.
[4] Eisenberg, Leon, (2002) “The Impact of Sociolcultural and Economic Change on Psychiatry”, in Psychiatry in Society, World Psychiatric Association, Chichester, John Wiley & Sons, pp. 1-14.
[5] Ferreira, A. J. Gonçalves (2006), “Egas Moniz e a História da Psicocirurgia”, in Revista da Faculdade de Medicina de Lisboa, Série III, Volume 11 n.º 3, pp. 147-152.
[6] Foucault, Michel (1991), História da Loucura, São Paulo, Perspectiva, 3ª Edição.
[7] Foucault, Michel (2008), Doença mental e psicologia, Lisboa, Edições Texto & Grafia.
[8] Freitas, Eduardo de (1972), “Para uma sociologia do sistema psiquiátrico: reflexões sobre a experiência de Corizia”, Análise Social, Vol. IX (1.º), (n.º 33), pp. 212-217.
[9] INFARMED (2003 a 2009), Autoridade Nacional do Medicamento e Produto de Saúde I.P., Estatísticas do Medicamento.
[10] Oliveira, Joel e Amélia Augusto (2012), “A doença mental enquanto vulnerabilidade à exclusão social: o caso da esquizofrenia e da depressão”, in Matos, Alice Delerue e Schouten, Maria Johanna (orgs.), Saúde. Sistemas, Mediações e Comportamentos, Ribeirão, Ed. Húmus
[11] Porter, Roy (2002), Madness: a brief history, New York, University of Oxford.




